Пандемия в 2021 году и не думает заканчиваться, но о ней дальше ни слова: речь пойдёт о самых интересных научных разработках, имеющих отношение к здоровью и лекарствам.
Фотографии митохондрий в динамике
Раньше для получения высококачественных изображений клеточных органелл у учёных был один способ — электронная микроскопия. В ней для получения изображения объектов используется поток электронов. Любая разновидность этого метода требует фиксации образца и приводит к гибели изучаемой клетки. Теперь учёные из Королевского технологического института в Стокгольме (KTH) разработали неинвазивный метод получения трёхмерных изображений, основанный на флуоресценции. Флуоресценция возникает при облучении некоторых веществ ультрафиолетом, при этом молекулы облучаемого вещества переходят в возбуждённое состояние с более высокой энергией, а затем испускают свет большей длины волны.
Обычно флуоресцентные методы используются для получения двумерных изображений. Но сочетание нескольких хитроумных приёмов впервые позволило применить флуоресцентный метод для получения динамических 3D-изображений, да ещё и не разрушая клетку. Одновременно были использованы быстрый метод детекции изображений большой площади, явление интерференции и флуоресцентный краситель с возможностью включения и выключения. Эти ухищрения позволили построить трёхмерный объект высокого разрешения (до 50 нм), не препятствуя жизнедеятельности клетки. Мало того, скоростная фиксация изображений с частотой 1—2 раза в секунду позволила изучать живые объекты такого малого размера в динамике, что раньше было вообще недоступно с подобным разрешением. Вообще, раньше запись одной такой трёхмерной картинки занимала 20 часов.
Новый метод позволил исследователям изучать локализацию и функцию нейронных белков, в частности, в синапсах и аксонах, где органеллы и белки так плотно расположены и так активно перемещаются, что изучить их менее быстрыми и чувствительными методами невозможно.
Так, учёным удалось получить трёхмерное изображение митохондрий в живой клетке. На видео можно увидеть маленькую митохондрию (зелёный цвет) и соседнюю побольше (красный цвет).
На рис. 1 приведены два изображения актинового цитоскелета в разные моменты времени и картина изменения между ними (синим цветом). Увеличенная картинка внизу показывает спиральную структуру, образованную скрученными нитями цитоскелета.

Возможно, в будущем похожие методы позволят приблизиться к расшифровке тайн работы мозга и лучше понять механизмы патогенеза нейродегенеративных, да и многих других заболеваний.
Отличные результаты лечения рака шейки матки
Рак шейки матки хорошо лечится на той стадии, пока он не стал метастатическим (а ещё лучше — предотвращается с помощью вакцины против вируса папилломы человека). Тем не менее, несмотря на программы вакцинации и скрининга от этой болезни ежегодно умирает 260 тысяч человек. Вновь выявленные пациентки получают химиотерапию, радиотерапию, хирургическое лечение, однако у большинства опухоли возвращаются. Несколько лет назад для лечения рака шейки матки был одобрен препарат Keytruda (pembrolizumab), относящийся к группе ингибиторов иммунных контрольных точек (о нём «XX2 век» не раз писал). Правда, ответ на терапию наблюдался только у 17% пациенток, а медианная выживаемость составила 9,4 месяца, и то только у пациенток с высокой экспрессией маркера PD-L1.
Успехи антител pembrolizumab компании Merck&Co и nivolumab компании Bristol Myers Squibb привели к взрыву разработок, направленных на ингибирование PD-1 и его лиганда (связывающегося с ним белка) PD-L1. Эти белки играют роль «тормозов» иммунной системы и используются опухолью, чтобы избежать иммунного ответа, который бы мог ее уничтожить. Подавляющие их препараты заняли важное место в терапии раковых опухолей (а их продажи в 2021 году оцениваются в $33 млрд), и позволили вылечиться от рака многим людям, которые раньше неизбежно бы умерли от него. Однако это пока не панацея: как и при раке шейки матки, ответы на терапию редко превышают 30% и ученые постоянно ищут способы увеличения эффективности.
Хорошей новостью стала публикация результатов сравнительного исследования еще одного такого антитела Libtayo (cemiplimab) компаний Sanofi и Regeneron. Это тоже антитело против PD-1, и в исследовании у пациенток с метастатическим раком шейки матки оно показало значимое превосходство над химиотерапией: медианная выживаемость увеличилась с 8,5 до 12 месяцев, а риск смерти снизился на 31%. Это пока единственный препарат, который показал такие результаты в третьей фазе клинического исследования, да ещё и в режиме монотерапии (то есть в одиночку). Так, Merck&Co опубликовал пресс релиз о том, что Keytruda тоже удлиняет жизнь пациенткам, но только в сочетании с химиотерапией. Интересен вопрос, почему свойства антител против одних и тех же белков отличаются, но на него однозначного ответа пока нет.
Ещё один многообещающий подход для рака шейки матки — клеточная терапия. В то время, как Т-лимфоцитам с химерным антигенным рецептором (CAR-T, о которых много писал «XX2 век») пока не удалось добиться хороших результатов в солидных опухолях (так называют опухоли, не относящиеся к кровеносной системе), это удаётся немодифицированным лимфоцитам, выделенным из опухоли больного. Этот метод пытались применять с 1985 года, однако проблемы со стабильностью производства клеточного продукта не позволяли добиться хороших результатов в клинике. Их добилась только компания Iovance, которая показала хорошие результаты при меланоме, раке лёгкого, раке головы и шеи и, наконец, при раке шейки матки. Пока это данные на скромном количестве пациенток (27), и нет долговременных данных о выживаемости, однако и то, что есть, впечатляет: у 11 человек рост опухоли остановился, у 9 опухоль частично уменьшилась, а у 3 — пропала полностью! Если учесть, что до этого многие пациентки уже получали химиотерапию и (или) анти-PD-1 антитела (например, Keytruda), то такой результат очень обнадёживает. Осталось дождаться более зрелых данных и убедиться в том, что с производством всё в порядке.

Новая вакцина от малярии
Малярия — страшная болезнь, поражающая в основном население Африки и Юго-Восточной Азии. Каждый год от неё умирает больше 400 000 человек — что превосходит смертность от ковида — а высокоэффективных вакцин и лекарств всё нет. Попытки создать вакцину от малярии предпринимаются как минимум с 1910 года, и на сегодняшний день имеется одна условно зарегистрированная вакцина компании GlaxoSmithKlein, Mosquirix. Её эффективность далека от оптимальной: 56% через год после вакцинации, а через четыре года защита падает и вовсе до 17%. Самое неприятное, что для неё не исключена связь с повышенной частотой менингита. В итоге вакцина пока не одобрена ВОЗ, проводятся дополнительные исследования в странах Африки.
Разработка Mosquirix началась в 1984 году, за основу был взят циркумспорозоитный белок малярийного плазмодия (CSP) — один из белков паразита, который находится на поверхности клетки плазмодия на стадии спорозоита, когда он попадает в человека (рис. 3). CSP соединили с белком вируса гепатита B HBsAg. Полученный химерный белок образовывает вирусоподобные частицы и при попадании в организм человека вызывает образование антител против CSP. Проблема с Mosquirix в том, что в процессе производства получается слишком много белка HBsAg по сравнению с CSP, поэтому иммунный ответ на CSP не оптимален. Разработчики из Оксфордского университета добились получения вакцины, в которой нет свободного HBsAg. Кроме того, для повышения иммуногенности новой вакцины (она получила кодовое название R21) использовали адъювант Matrix-M компании Novavax — разработчика одной из вакцин против коронавируса.

Новая вакцина продемонстрировала эффективность 77% в исследовании фазы 2b на 450 детях 5—17 лет в Буркина-Фасо. Через год участники исследования получили бустерную дозу вакцины, которая позволила поднять уровень антител до такого же, как после первой вакцинации. С Mosquirix такого добиться не получалось. Интересно, что если комар кусает привитого человека, то антитела попадают и к нему, и теоретически должны снижать не только заболеваемость, но и влиять на распространение инфекции.
Для внедрения вакцины нужно исследование в большем количестве стран, при более разнообразных условиях и с более длительным периодом наблюдения. Однако пока можно говорить о неожиданном успехе: R21 — первая вакцина, которая превзошла установленный ВОЗ порог для эффективности противомалярийных вакцин в 75%.
Комары помогают бороться с лихорадкой денге
Ещё один интересный способ борьбы с тропическими болезнями — использование самих их разносчиков, изменённых определённым образом. Такие попытки предпринимаются и в отношении малярии, но пока что довольно крупный успех был достигнут в борьбе с денге. Эта болезнь вызывается вирусом денге, который переносится комарами, в основном одного тропического и субтропического вида, Aedes aegypti. В год симптоматической формой лихорадки денге заболевает 50—100 млн человек, и примерно 20 000 умирает, ещё у десятков тысяч развиваются тяжёлые осложнения.
Специфических противовирусных лекарств от лихорадки денге нет, поэтому заболевших лечат симптоматически, а в качестве профилактики используют меры против комаров: инсектициды, сетки, очистку водоемов, но все эти меры не слишком хорошо работают.
От денге есть вакцина Dengvaxia компании Sanofi, но она не рекомендуется тем, кто не болел денге. Так же, как и после перенесённой болезни, после вакцинации есть опасность более тяжёлого течения последующей инфекции. Одно из возможных объяснений — феномен антитело-зависимого усиления инфекции (которого, к слову, все так боялись для SARS-CoV-2, но в реальности оно так ни разу и не наблюдалось). Да и эффективность Dengvaxia не самая выдающаяся: 60% против симптоматической болезни, 80% — против тяжёлой формы.
В июне 2021 в New England Journal of Medicine опубликованы результаты применения другого подхода: комаров заразили их собственным внутриклеточным паразитом — бактерией вольбахия, которая делает комара устойчивой к заражению вирусом денге. Таких комаров надо выпускать на волю регулярно в течение нескольких месяцев, а дальше природа делает своё: вольбахия позволяет выжить только заражённому потомству комара.

Для того, чтобы проверить эффективность этой меры, в одной из провинций Индонезии организовали кластерное рандомизированное клиническое исследование: в 12 районах были выпущены зараженные комары, а 12 других были оставлены в качестве контроля. Затем в исследование набирались добровольцы, попадавшие в госпиталь с острой лихорадкой, и им делали тест на денге. Было набрано 2905 участников в районах с заражёнными комарами и 3401 в контрольных.
Оказалось, что новая мера защищает от заболевания на 77%, а от госпитализации — на 86%, то есть лучше вакцины! Есть некоторая опасность, что у вируса разовьётся резистентность к вольбахии, но пока таких случаев не наблюдалось.
Существуют и другие штаммы вольбахии, с помощью которых, возможно, удастся справиться и с вирусами Зика, Чикунгунья, жёлтой лихорадки и Майаро, которые переносятся тем же комаром. На настоящий момент под защитой вольбахии живет 7 млн человек, а цель World Mosquito Program — 75 млн человек к 2025 году и более полумиллиарда — к 2030.
Химера человека и обезьяны
Команда учёных из США, Китая и Испании создала эмбрионы, состоящие частично из человеческих, частично из обезьяньих клеток, и они просуществовали 20 дней. Звучит немного жутко, но такие эксперименты нужны как минимум по трём причинам:
- изучение эмбрионального развития,
- разработка новых средств терапии,
- выращивание органов для трансплантации.
Подобные манипуляции с человеческими эмбрионами запрещены, поэтому учёные обходят этот запрет, используя химерические организмы. Не факт, правда, что и на этом пути не возникнет сложных этических проблем.
Но этот эксперимент — самое начало подобных исследований, и бояться пока нечего: эмбрионы никуда не имплантировались и к 20 дню выращивания в лабораторных условиях умерли сами. К тому же, учёные перед проведением работы консультировались с независимыми экспертами в области биоэтики, чтобы обеспечить максимально этичное проведение эксперимента.
Каждому из 132 шестидневных эмбрионов макаки ввели по 25 плюрипотентных стволовых клеток человека. Потенциально такие клетки могут превратиться в любую клетку, причём не только организма, но и плаценты. Раньше учёные проводили такую манипуляцию с эмбрионами мыши и свиньи, но человеческие клетки не приживались — слишком эволюционно далеки эти виды от человека. Впервые же удался эксперимент именно с макаками.

Для этого взяли плюрипотентные клетки, дополнительно перепрограммированные методами генной инженерии, чтобы придать им больше стволового потенциала (возможности дифференцироваться в клетки разных типов). Человеческие клетки были помечены красным белковым маркером, чтобы за их судьбой легко было следить. В среднем через 15 дней после имплантации 3—4% клеток эмбриона оказались человеческими, у одного эмбриона это количество дошло до 7%.
Было показано, что человеческие клетки в целом не ухудшают развитие эмбриона по сравнению с контрольными образцами, но предпочитают развиваться не во все типы клеток, а только в некоторые. Так, они не смогли превратиться в трофобласты — клетки внешней оболочки бластоцисты. Одноклеточный транскриптомный анализ показал, что и обезьяньи клетки не такие, как в контрольных эмбрионах — дальнейшие эксперименты выявили, что на них повлияли сигналы, которыми они обменивались с человеческими клетками. В будущем интересно будет посмотреть, как именно эти сигналы влияют на развитие клеток.
Также предстоит изучить, что будет, если вводить клетки других линий, другое их количество и на других стадиях развития эмбриона.
Оптогенетика: первый успех в восстановлении зрения у человека
Оптогенетика — комплекс биомедицинских методов, основанных на генной инженерии нейронов, заставляющей их экспрессировать светочувствительные рецепторы, с тем чтобы в дальнейшем воздействовать на них светом с определённой длиной волны, побуждая к тем или иным реакциям. Одно из перспективных применений оптогенетики — возвращение зрения ослепшим — развивается с 2000-х годов, и вот, наконец, получен первый успех у человека: больной пигментным ретинитом, который раньше мог отличить только свет от тьмы, через полтора года после лечения смог находить объекты на столе при помощи специальных очков.
При пигментном ретините из-за генетического дефекта постепенно деградируют фоточувствительные клетки сетчатки — палочки и колбочки — из-за чего человек постепенно слепнет. Пока излечить это заболевание невозможно, можно только задержать потерю зрения с помощью витамина А и других средств. Вернуть зрение пытаются с помощью трансплантации сетчатки, стволовых клеток или компенсировать дефект методами генной терапии. Однако пока все эти методики не привели к решительному успеху. Возможно, в конце концов это получится у оптогенетики.
В этом методе учёные доставляют ген, кодирующий светочувствительный белок, не в клетки сетчатки (которых у слепых почти не осталось), а в нервные клетки, которые проводят сигнал дальше в мозг (ганглионарные), превращая их таким образом в фоторецепторные клетки. Интересно, что светочувствительный белок — не человеческий, он позаимствован у зелёной водоросли хламидомонады. Это мембранный белок ChrimsonR, который при облучении светом длиной волны 590 нм открывает канал в клеточной мембране. Через этот канал положительно заряженные ионы попадают в клетку, что вызывает её возбуждение и дальнейшее проведение нервного импульса.
Пациенту проводится в глазное яблоко одна инъекция аденоассоциированного вектора (фиолетовый цвет на рис. 6), несущего нужный ген. Затем, после того как экспрессия белка достигла нужного уровня (это занимает несколько месяцев), пациент начал тренировки со специальными очками — по сути, это цифровая камера, которая преобразует внешние сигналы в монохроматический свет на той длине волны, которая лучше всего возбуждает белок. Вначале мозг пациента не знал, как интерпретировать такие необычные сигналы. Однако постепенно, по мере тренировок, пациент правильно научился различать предметы на столе в 92% случаев.
Достигнутый уровень восстановления зрения пока не позволяет различать лица или читать, но лиха беда начало: прошло 15 лет с тех пор, как зрение было возвращено с помощью этого метода мышам, так что дальнейшие улучшения не за горами.

Генная терапия сердечно-сосудистых заболеваний
Сейчас генная терапия используется для ограниченного числа редких заболеваний, это очень дорогой и штучный продукт. Однако мало кто сомневается, что в будущем, с развитием технологий, генотерапия станет более широко распространена и доступна. Вопрос только в том, в какой области и когда это впервые произойдёт. В этом полугодии сразу две компании объявили об успехе разработок в области сердечно-сосудистых заболеваний, правда, пока только у обезьян. Но и это большой шаг вперед: раньше такие результаты получали лишь у мышей, а они слишком далеки от человека, чтобы дать уверенность в последующем успехе.
Речь идёт об инактивации гена PCSK9, который кодирует белок, отвечающий за повышенный уровень липопротеинов низкой плотности (LDL) в комплексе с холестеролом (так называемый «плохой холестерин»). У людей с инактивирующей мутацией в этом гене значительно снижена частота многих сердечно-сосудистых заболеваний. На рынке уже есть антитела против этого белка, о которых «XX2 век» раньше писал. Но они требуют постоянных инъекций, потому что в течение нескольких недель выводятся из организма. Совсем другое дело — создать генную терапию, которая раз и навсегда выключит этот ген.
И вот, в работе коллектива из компании Verve Therapeutics представлены результаты генного редактирования у макак, которое позволило снизить экспрессию PCSK9 в печени на 90% и добиться снижения холестерола в крови на 60% на протяжении целых 8 месяцев (на момент публикации — и это не конец эксперимента). При этом не наблюдалось ни нежелательных явлений в виде печёночной токсичности, ни иммунного ответа на введённый препарат. Большое преимущество препарата — в том, что он в основном попадает в печень, где и нужно выключать экспрессию PCSK9.
Сам препарат весьма любопытен: он похож на вакцины от коронавируса Pfizer/BioNTech и Moderna — в липосомы (грубо говоря, пузырьки жира из точно подобранных липидов) упакована мРНК, кодирующая фермент-редактор ДНК, и направляющая РНК, указывающая, какой участок ДНК редактировать. Учёные использовали не классическую систему генного редактирования CRISPR-Cas9, а более аккуратную (но и менее гибкую) систему редактирования оснований, которая превращает в определённом положении аденин (A) в гуанин (G). Эта система не вносит в ДНК двойных разрывов, чреватых большим количеством ошибок. И действительно, геномный анализ клеток обезьян показал, что нецелевое редактирование происходило крайне редко.

Пока что это результат на четырёх обезьянах, и нет никаких гарантий, что у людей получится его воспроизвести, но предпосылки очень хорошие.
Обнадёживает, что и другая группа учёных, из компании Precision Biosciences, смогла добиться безопасного снижения экспрессии PCSK9 на 85% и уровня LDL на 56%, причем уже на шести макаках и в течение трёх лет. Здесь использовался немного другой подход: разрезание осуществляется с помощью фермента мегануклеазы из хламидомонады, а её ген доставляется в клетки аденоассоциированным вектором AAV8.
Ещё одна новость из области генного редактирования: CRISPR-Cas9 впервые применён у взрослых людей in vivo, то есть редактирование произошло прямо в организме. Буквально полгода назад «XX2 век» писал, что эта технология ещё несовершенна и поэтому применяется пока для редактирования клеток вне организма. Так можно лечить только ограниченный набор редких заболеваний. Другой вариант был опробован при глазных заболеваниях, но глаз — довольно изолированный орган.
Прогресс не стоит на месте: уже в июне 2021 года были опубликованы первые результаты применения генного редактирования прямо в человеке. Компании Intellia (основана Нобелевским лауреатом 2020 года Дженнифер Дудной) и Regeneron доложили данные первых шести пациентов с ATTR-амилоидозом (редкое заболевание, при котором мутации в белке TTR приводят к его отложению в сердце, нервных волокнах и других органах) спустя 28 дней после введения препарата. У всех пациентов наблюдалось снижение TTR в крови, причём в группе с более высокой дозировкой — в среднем на 87%. Этот результат близок к тому, что показал препарат patisiran компании Alnylam («XX2 век» о нём также писал), но здесь есть надежда на одну инъекцию на всю жизнь вместо уколов раз в три недели.
Препарат, как и в случае Verve, представляет собой липосому с двумя РНК: одна кодирует белок Cas9, способный разрезать ДНК, второй — направляющую РНК (gRNA). На рис. 8 приведена схема работы препарата.

Самое замечательное — что после того, как компания покажет долговременную эффективность и безопасность в одном печёночном заболевании, ей будет очень просто переключиться на другие: надо всего лишь изменить последовательность направляющей ДНК. Конечно, нет уверенности, что такой подход сработает при любых болезнях, но потенциал очень велик.
Гугл-дерматолог
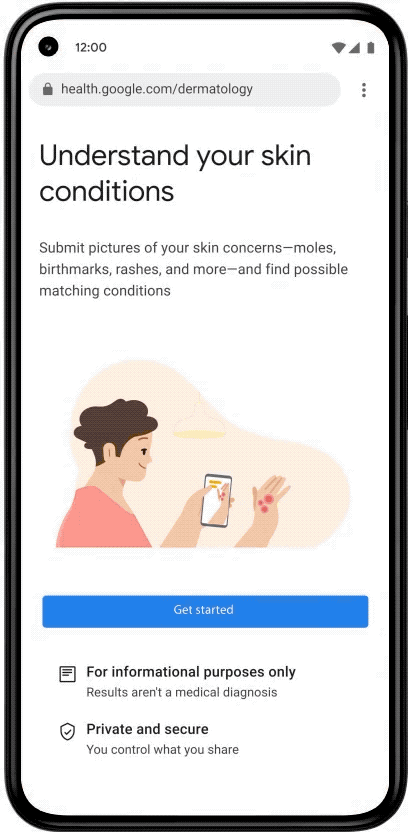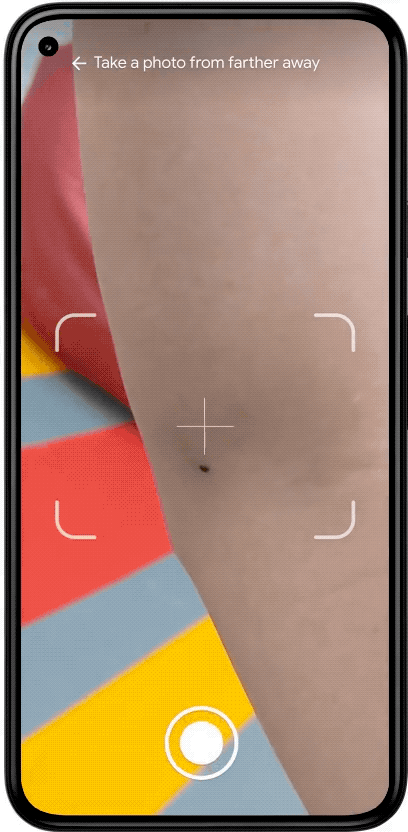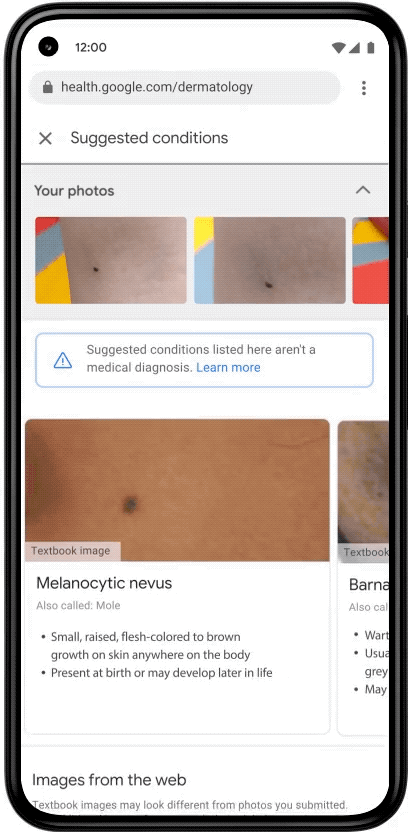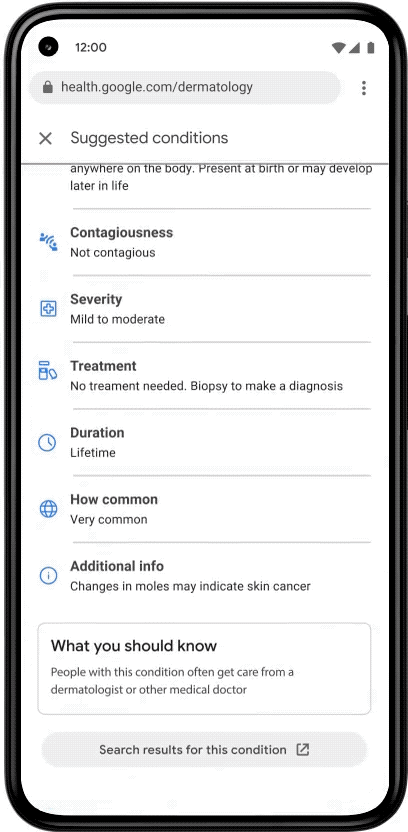
Компания Google объявила о запуске приложения, которое поможет определить, есть ли повод для беспокойства и нужно ли обращаться к врачу, если человек обнаружил у себя что-то подозрительное на коже. Пользователь должен сфотографировать беспокоящее его место с трех ракурсов, ответить на несколько вопросов о себе и своей коже, а затем алгоритм на основе машинного обучения предположит, что это может быть, исходя из списка 288 возможных патологий.
По сообщению Google, поисковик ежегодно обрабатывает десять миллиардов запросов о кожных проблемах, но словами часто трудно выразить то, что человек видит у себя на коже. Поэтому три года назад они начали разработку этого алгоритма, и в 2020 опубликовали статью в журнале Nature. В ней было показано, что по точности диагноза алгоритм не уступает дерматологам и превосходит обычных терапевтов. А в другой работе было показано, что точность диагнозов, поставленных терапевтами с помощью этого AI-алгоритма, приближается к точности диагнозов профессиональных дерматологов. Сейчас алгоритм использует информацию, полученную из 65 000 снимков, аннотированных дерматологами.
Правда, пока приложение не планируется использовать как замену осмотру дерматолога и, если необходимо, биопсии: для этого нужно сначала провести проспективные клинические исследования. Пока что алгоритм компании получил метку CE в Европе, как медицинское устройство I класса. Это устройства наименьшего риска, типа очков и градусников, не предназначенные для принятия медицинских решений.
Сейчас приложение доступно только бетатестерам, но в ближайшее время «Гугл» планирует расширять базу пользователей.


